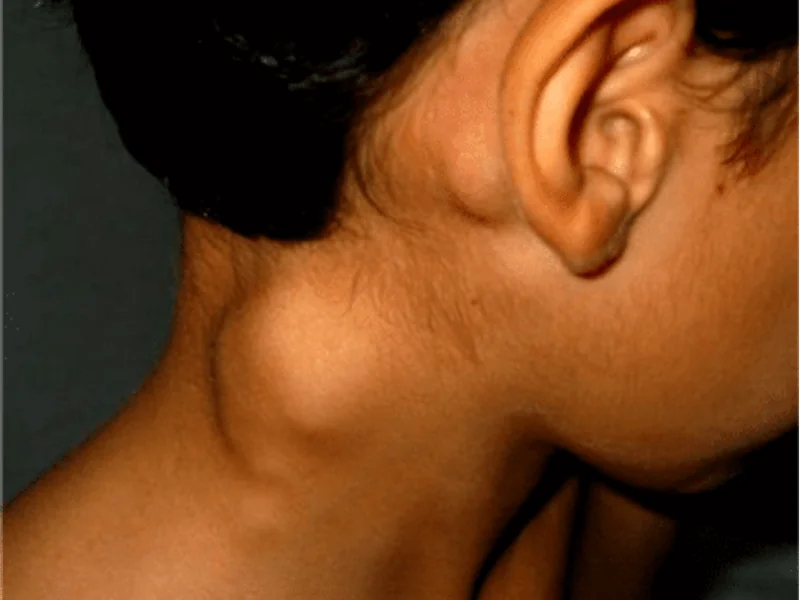
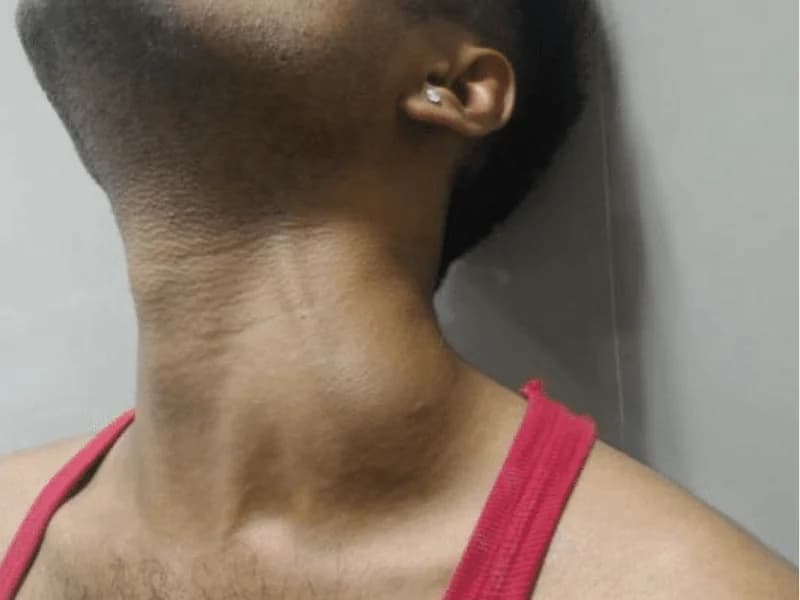
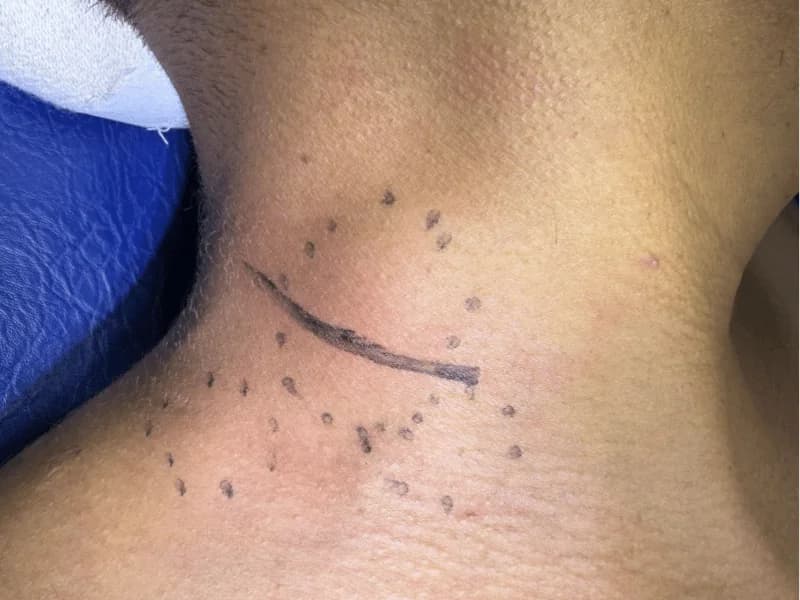
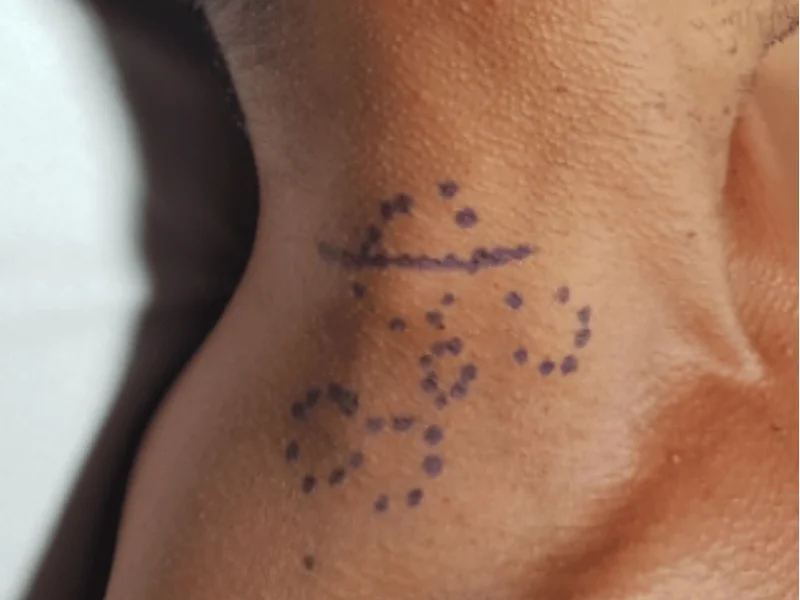
Quando ultrassom mostra linfonodo com características suspeitas, a biópsia é o único exame que pode confirmar se é benigno ou maligno. Existem três tipos principais de biópsia de linfonodo: PAAF (punção aspirativa), core biopsy (biópsia por agulha grossa) e biópsia excisional (cirúrgica). Entenda quando cada uma é indicada, como é feita e o que esperar.
Quando biópsia de linfonodo é necessária
Nem todo linfonodo aumentado precisa de biópsia. A indicação depende das características clínicas e do ultrassom:
Indicações de biópsia
Obrigatórias (alta suspeita):
- Linfonodo supraclavicular (sempre investigar)
- Características ultrassonográficas suspeitas (formato redondo, hilos ausente, vascularização periférica)
- Crescimento progressivo apesar de tratamento
- História de câncer prévio (tireoide, cabeça/pescoço, linfoma) com linfonodo novo
Fortemente recomendadas:
- Linfonodo >2cm persistente após 4-6 semanas sem causa infecciosa clara
- Linfonodo duro, fixo ou indolor ao exame físico
- Múltiplas cadeias cervicais aumentadas sem infecção aparente
- Sintomas B (febre inexplicada, sudorese noturna, perda de peso)
Considerar (caso a caso):
- Linfonodo 1,5-2cm que não regride após 6-8 semanas
- Paciente imunossuprimido (HIV, transplantado, quimioterapia)
- Fatores de risco para malignidade (tabagismo, etilismo crônico)
Quando biópsia NÃO é necessária
- Linfonodo <1,5cm em contexto de infecção viral recente
- Linfonodo claramente reacional (móvel, macio, doloroso) diminuindo progressivamente
- Criança com múltiplos linfonodos pequenos (normal)
- Linfonodo pós-vacinação recente (<4 semanas)
Tipos de biópsia de linfonodo
1. PAAF (Punção Aspirativa por Agulha Fina)
A PAAF é o método menos invasivo. Usa agulha fina (calibre 23-25G, mesma espessura de agulha de coleta de sangue) para aspirar células do linfonodo.
Quando usar PAAF
Primeira escolha para:
- Suspeita de metástase de câncer de tireoide (com dosagem de tireoglobulina no aspirado)
- Suspeita de metástase de carcinoma de cabeça/pescoço
- Investigação inicial de linfonodo suspeito antes de métodos mais invasivos
- Linfonodos profundos onde core biopsy seria arriscada
Limitações da PAAF:
- Fornece apenas células soltas (citologia), não arquitetura tecidual
- Pode ser insuficiente para diagnóstico de linfomas
- Taxa de material insuficiente: 10-20%
- Pode dar resultado "indeterminado" ou "atípico"
Como é feita a PAAF de linfonodo
Preparo:
- Não precisa jejum
- Suspender anticoagulantes (AAS, clopidogrel) 5-7 dias antes se médico liberar
- Não precisa anestesia (pode usar creme anestésico tópico se paciente ansioso)
Procedimento:
- Paciente deitado ou sentado
- Antissepsia da pele com álcool
- Palpação do linfonodo para localização
- Agulha fina inserida no linfonodo (guiada por palpação ou ultrassom)
- Aspiração com seringa enquanto movimenta agulha dentro do linfonodo
- Material aspirado é espalhado em lâminas
- Curativo simples, sem pontos
Duração: 5-10 minutos
Dor: mínima, comparável a coleta de sangue
Pós-procedimento:
- Pode ir embora imediatamente
- Curativo por 24h
- Dor leve, controlada com dipirona se necessário
- Retorno às atividades normais no mesmo dia
Resultados da PAAF
Possíveis laudos:
-
Material insuficiente (10-20%):
- Não foi possível obter células suficientes
- Necessita repetir PAAF ou fazer core biopsy
-
Linfonodo reacional/hiperplásico:
- Benigno
- Células inflamatórias sem atipias
-
Suspeito para linfoma:
- Necessita core biopsy ou biópsia excisional para classificar
-
Metástase de carcinoma:
- Especifica tipo (tireoidiano, escamoso, adenocarcinoma)
- Se tireoide: dosar tireoglobulina no aspirado
-
Indeterminado/atípico:
- Alterações presentes mas não conclusivas
- Necessita método mais invasivo
Tempo de resultado: 5-7 dias (citologia)
Em casos de metástase de tireoide:
- Tireoglobulina no aspirado >10 ng/mL: confirma metástase
- Alta especificidade e sensibilidade
2. Core Biopsy (Biópsia por Fragmento)
Core biopsy usa agulha mais grossa (calibre 14-18G, tipo caneta) para retirar cilindros de tecido do linfonodo, preservando arquitetura tecidual.
Quando usar core biopsy
Primeira escolha para:
- Suspeita de linfoma (permite imunohistoquímica completa e subtipagem)
- PAAF inconclusiva ou insuficiente
- Necessidade de estudos moleculares (mutações, rearranjos cromossômicos)
- Linfonodo profundo ou próximo a estruturas nobres (guia por ultrassom)
Vantagens sobre PAAF:
- Fornece fragmento com arquitetura preservada
- Permite imunohistoquímica extensa (painéis de anticorpos)
- Acurácia diagnóstica 85-90% em linfomas
- Material quase sempre suficiente
Como é feita a core biopsy
Preparo:
- Jejum de 4 horas (se usar sedação leve)
- Suspender anticoagulantes conforme orientação médica
- Exames: coagulograma recente
Procedimento:
- Paciente deitado
- Anestesia local (lidocaína 2%)
- Pequeno corte na pele (2-3mm) com bisturi
- Ultrassom para guiar agulha até o linfonodo
- Disparo da agulha de core biopsy (faz barulho de "click")
- Retirada de 2-4 fragmentos cilíndricos
- Compressão local por 5-10 minutos
- Curativo compressivo, sem pontos (ou 1 ponto se incisão maior)
Duração: 20-30 minutos
Dor: anestesia local controla bem. Desconforto durante compressão
Local: consultório com ultrassom ou centro cirúrgico ambulatorial
Pós-procedimento:
- Observação de 30-60 minutos
- Curativo compressivo por 24-48h
- Evitar esforços físicos por 48h
- Dor leve (dipirona ou paracetamol)
- Retorno ao trabalho no dia seguinte
Complicações raras:
- Hematoma (3-5%): resolve espontaneamente
- Sangramento (necessita compressão adicional)
- Infecção (<1%)
- Lesão de estruturas próximas (nervos, vasos) - rara com ultrassom
Resultados da core biopsy
Possíveis laudos:
-
Linfonodo reacional/hiperplásico:
- Hiperplasia folicular (viral, inflamatório)
- Benigno
-
Linfoma - com subtipagem completa:
- Hodgkin clássico (subtipos)
- Não-Hodgkin (dezenas de subtipos: difuso grandes células B, folicular, MALT, etc.)
- Imunohistoquímica especifica tipo exato
- Permite tratamento dirigido
-
Metástase de carcinoma:
- Confirma origem (tireoide, cabeça/pescoço, pulmão, mama, etc.)
-
Tuberculose ganglionar:
- Granulomas caseosos
- Solicita cultura para micobactéria
-
Material insuficiente (raro, <10%):
- Necessita biópsia excisional
Tempo de resultado:
- Histopatologia inicial: 7-10 dias
- Imunohistoquímica completa: 10-14 dias
- Estudos moleculares: 14-21 dias
3. Biópsia Excisional (Cirúrgica)
Remoção cirúrgica completa do linfonodo para análise. É o "padrão-ouro" para diagnóstico, especialmente de linfomas.
Quando usar biópsia excisional
Indicações:
- Core biopsy inconclusiva ou insuficiente
- Forte suspeita de linfoma com necessidade de material abundante
- Linfonodo muito profundo ou pequeno (difícil para core)
- Necessidade de estudos moleculares extensos (citogenética, biologia molecular)
- Tuberculose ganglionar (para cultura e PCR)
Desvantagens:
- Mais invasivo
- Requer centro cirúrgico
- Deixa cicatriz (pequena, mas visível)
- Recuperação de 5-7 dias
Como é feita a biópsia excisional
Preparo:
- Jejum de 8 horas
- Exames pré-operatórios: hemograma, coagulograma
- Suspender anticoagulantes conforme anestesista
Procedimento:
- Anestesia local + sedação OU anestesia geral (depende da profundidade)
- Incisão na pele sobre o linfonodo (3-5cm)
- Dissecção cuidadosa, preservando nervos e vasos
- Remoção completa do linfonodo
- Hemostasia (controle de sangramento)
- Fechamento em camadas com pontos absorvíveis internos
- Sutura da pele (pontos simples ou intradérmico)
- Curativo compressivo
Duração: 30-60 minutos
Internação:
- Maioria tem alta no mesmo dia (procedimento ambulatorial)
- Alguns casos: 24h de observação
Pós-procedimento:
- Dor moderada (controlada com analgésicos)
- Curativo por 48h
- Evitar esforços físicos por 7 dias
- Retirada de pontos em 7-10 dias (se não for absorvível)
- Retorno ao trabalho em 3-5 dias
Complicações:
- Hematoma (5%)
- Seroma (acúmulo de líquido): pode necessitar drenagem
- Infecção (<2%)
- Lesão de nervo (rouquidão, dormência): <1% em mãos experientes
- Cicatriz visível
Resultados da biópsia excisional
Fornece diagnóstico definitivo em quase 100% dos casos:
- Histopatologia completa
- Imunohistoquímica extensa (painéis com 20-30 marcadores)
- Citogenética: alterações cromossômicas (translocações, deleções)
- Biologia molecular: mutações específicas, rearranjos gênicos
- Cultura: para tuberculose, fungos
Tempo de resultado:
- Histopatologia inicial: 7-10 dias
- Imunohistoquímica: 10-14 dias
- Citogenética e biologia molecular: 14-21 dias
Comparação entre os métodos
| Característica | PAAF | Core Biopsy | Excisional |
|---|---|---|---|
| Invasividade | Mínima | Moderada | Alta |
| Anestesia | Não / tópica | Local | Local ou geral |
| Duração | 5-10 min | 20-30 min | 30-60 min |
| Material | Células soltas | Fragmentos | Linfonodo inteiro |
| Acurácia linfoma | 50-60% | 85-90% | ~100% |
| Acurácia metástase | 80-90% | 90-95% | ~100% |
| Imunohistoquímica | Limitada | Extensa | Completa |
| Cicatriz | Não | Mínima | Sim (pequena) |
| Recuperação | Imediata | 1-2 dias | 5-7 dias |
| Custo | $ | $$ | $$$ |
Algoritmo de escolha
Suspeita de metástase de câncer conhecido
- 1ª escolha: PAAF (com tireoglobulina se tireoide)
- Se PAAF inconclusiva: core biopsy
Suspeita de linfoma
- 1ª escolha: core biopsy
- Se core inconclusiva: biópsia excisional
Linfonodo profundo ou próximo a estruturas nobres
- 1ª escolha: core biopsy guiada por ultrassom
- Alternativa: biópsia excisional em centro cirúrgico
Primeira investigação de linfonodo suspeito
- 1ª escolha: PAAF (menos invasiva)
- Se resultado sugestivo de linfoma: complementar com core ou excisional
Tuberculose ganglionar suspeita
- 1ª escolha: core biopsy (permite histopatologia + cultura)
- Alternativa: biópsia excisional (se core insuficiente)
Preparo para biópsia de linfonodo
Medicações para suspender
Anticoagulantes:
- AAS (Aspirina): suspender 7 dias antes
- Clopidogrel (Plavix): 7 dias antes
- Varfarina: conforme INR, geralmente 5 dias antes
- Anticoagulantes orais diretos (rivaroxabana, apixabana): 48h antes
Importante: NUNCA suspenda anticoagulantes sem orientação médica. Risco cardiovascular pode superar risco de sangramento.
Exames pré-procedimento
- PAAF: geralmente não precisa
- Core biopsy: coagulograma se usa anticoagulantes
- Excisional: hemograma + coagulograma obrigatórios
No dia do procedimento
- PAAF: não precisa jejum, pode comer/beber normalmente
- Core biopsy: jejum de 4h se sedação leve
- Excisional: jejum de 8h
Cuidados pós-biópsia
Primeiras 24 horas
- Manter curativo limpo e seco
- Não molhar (evitar banho na região)
- Compressas frias se hematoma
- Repouso relativo (evitar exercícios intensos)
24-48 horas
- Pode tomar banho (proteger curativo)
- Dor controlada com analgésicos comuns
- Observar sinais de infecção (vermelhidão crescente, calor, secreção)
Após 48 horas
- PAAF e core: retorno às atividades normais
- Excisional: evitar esforços por 7 dias
Retorno ao médico
- Retirada de pontos: 7-10 dias (excisional)
- Consulta de resultado: 10-14 dias após procedimento
Complicações possíveis
PAAF
- Muito segura, complicações raríssimas
- Pequeno hematoma local (resolve sozinho)
- Dor mínima
Core biopsy
- Hematoma (3-5%): observação, compressas frias
- Sangramento persistente (raro): compressão adicional
- Infecção (<1%): antibiótico
- Lesão de nervo (raríssimo com ultrassom)
Biópsia excisional
- Hematoma (5%)
- Seroma (acúmulo de líquido): pode drenar em consultório
- Infecção (2%): antibiótico, raramente precisa drenagem
- Lesão de nervo:
- Nervo laríngeo: rouquidão (<1%)
- Nervo facial: fraqueza facial (<1%)
- Nervo acessório: dificuldade elevar ombro (raro)
- Cicatriz hipertrófica (pode melhorar com tratamento)
Após resultado da biópsia
Linfonodo reacional/benigno
- Não precisa tratamento específico
- Acompanhamento clínico se linfonodo persiste
Tuberculose ganglionar
- Tratamento: esquema tuberculostático por 6 meses
- Acompanhamento com infectologista
Metástase de câncer
- Estadiamento completo (PET-CT, outros exames)
- Tratamento conforme tumor primário:
- Tireoide: cirurgia + iodo radioativo
- Cabeça/pescoço: cirurgia e/ou radioterapia
- Outros: conforme protocolo oncológico
Linfoma
- Estadiamento (PET-CT, biópsia de medula óssea)
- Classificação completa (tipo, subtipo, estágio)
- Tratamento:
- Quimioterapia (esquemas específicos por tipo)
- Imunoterapia (rituximabe em linfomas B)
- Radioterapia (casos selecionados)
- Acompanhamento com hematologista/oncologista
Sobre o autor
Dr. Jônatas Catunda Cirurgião de cabeça e pescoço, especialista em linfonodos cervicais. Realiza PAAF, core biopsy e biópsias excisionais de linfonodo. Formado pela Universidade Federal do Ceará, professor universitário, mestrado e doutorado em cirurgia pela UFC. CRM 14951 RQE 8522
Tópicos